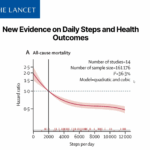
Questo studio real-world basato mostra un punto molto chiaro: i pazienti che assumono ASA e statina come due farmaci separati hanno livelli di aderenza sorprendentemente bassi, e questo riduce in modo concreto la protezione cardiovascolare. Solo il 31% degli utilizzatori già in trattamento e appena il 21% dei nuovi utilizzatori risultano realmente aderenti alla terapia. È un dato che da solo spiega perché, nonostante l’efficacia documentata di ASA e statine nella prevenzione di infarto e ictus, i benefici nella pratica quotidiana risultino spesso attenuati o ritardati.
Gli aderenti sono più spesso uomini, pazienti con preesistenti patologie cardiovascolari o cerebrovascolari e soggetti già in politerapia, probabilmente perché più abituati alla gestione quotidiana dei farmaci. Al contrario, l’aderenza cala nettamente in presenza di disturbi gastrointestinali, scompenso cardiaco, fibrillazione atriale, depressione e malattie respiratorie croniche come asma e BPCO. Sono condizioni che tipicamente complicano il regime terapeutico, aumentano gli effetti avversi percepiti o riducono la motivazione del paziente nel seguire la terapia.
Un altro elemento rilevante è il dosaggio delle statine: la maggior parte degli aderenti utilizza dosaggi bassi, spesso insufficienti per raggiungere gli obiettivi lipidici raccomandati nelle linee guida. Questo suggerisce una doppia criticità: scarsa aderenza e potenziale sottotrattamento. In altre parole, anche tra chi segue la terapia, non sempre la terapia è ottimale.
L’implicazione pratica per i medici di medicina generale è diretta e importante. Quando la terapia è complessa, il paziente tende a seguirla meno. La combinazione libera ASA + statina rappresenta un caso emblematico: due farmaci, due somministrazioni, due possibilità di dimenticanza. Le combinazioni fisse, al contrario, sono uno strumento semplice e concreto per migliorare l’aderenza, e quindi l’efficacia reale della prevenzione cardiovascolare. I dati suggeriscono che proprio i pazienti con maggior fragilità clinica – quelli in cui la prevenzione è più critica – sono anche quelli che traggono maggior beneficio da strategie che semplificano la terapia.
In sintesi, questo lavoro mette in luce che la prevenzione cardiovascolare non dipende solo dal “cosa” prescriviamo, ma dal “come” il paziente riesce realmente a seguirlo. Migliorare l’aderenza, anche semplicemente riducendo il numero di compresse, può incidere in modo sostanziale sugli esiti di salute e sul carico assistenziale. È un invito a riconsiderare l’uso delle combinazioni fisse come alleato pratico nella gestione quotidiana dei pazienti a rischio cardiovascolare.
In breve – cosa dimostra
- L’aderenza alle combinazioni libere è bassa (21–31%).
- Alcuni cluster di pazienti mostrano sistematicamente minore aderenza (GI, HF, AF, depressione, BPCO).
- Gli aderenti usano spesso statine a dosaggio basso, con potenziale sottotrattamento.
- I risultati suggeriscono che la combinazione fissa ASA-statina può essere una strategia utile per migliorare l’aderenza nella prevenzione CV.
In breve – implicazioni cliniche per il MMG
- Monitorare l’aderenza nelle terapie “dual daily”.
- Considerare le fixed-dose combinations quando possibile per semplificare la terapia.
- Prestare particolare attenzione ai gruppi “fragili” con alta probabilità di non adesione.
- Rivalutare i dosaggi delle statine, spesso troppo bassi rispetto agli obiettivi.
Take-home message: “Se la terapia è complessa, il paziente non la seguirà. Ridurre a una compressa può letteralmente salvare vite.”
Leggi l’articolo:
- To assess the patterns of use of ASA-statin free combinations in primary care: a population-based study in Italy
Endocrine (Springer Nature)
published online on 30.09.2025
Fonte: Springer Nature / Endocrine Journal Final_paper_Endocrine
Last modified: 4 Dicembre 2025